- 2012年度
- 大脳皮質の進化の謎に迫る
(2013/03/29) - 活性型ビタミンDで小胞体ストレスを緩和しよう!
(2013/03/29) - Sweat Glands Grown from Newly Identified Stem Cells
(2013/03/29) - ~筋肉の恒常性と健康は相反するものなのか?~ 筋肉においてオートファジーが存在するが故にインスリン抵抗性が存在する
(2013/03/29) - たった1つの因子の抑制で様々な細胞が神経に!?
(2013/03/28) - 乳酸菌を取り込むと、細胞も若返る?! ~"人間、またしても発酵食品のお世話になる"の巻~
(2013/03/27) - 脳腫瘍における新しい遺伝子変異~エピジェネティク
(2013/03/27) - CCR2-dependentrecruitment of macrophages by tumor-educated mesenchymal stromal cells promotes tumor development and is mimicked by TNFα
(2013/03/25) - 補体C1qはWntシグナルの活性化を介して細胞を老化させる
(2013/03/19) - Speramtogonial Stem Cell Transplantation into Rhesus Testes Regenerates Spermatogenesis Producing Functional Sperm.
(2013/03/12) - 糖尿病薬剤による抗腫瘍効果
(2013/03/12) - 難病ALSの新たな原因遺伝子の発見
(2013/03/12) - 脊髄損傷にヒートショックプロテインが有効?
(2013/03/11) - 片頭痛患者では血管内皮前駆細胞が少ない?
(2013/03/11) - 筋幹細胞の静止状態はmiRNA-489により維持される
(2013/03/11) - ストレスに弱いってどういうこと?(心の病気にかかるメカニズムの一つ、「ストレス脆弱モデル」をネズミで再現)
(2013/03/09) - 核酸医薬は実現するか~筋強直性ジストロフィー治療の可能性~
(2013/03/09) - なくならないのは技がある!
(2013/03/08) - Down症候群のiPS細胞の染色体数を修正する
(2013/03/08) - 高品質なiPS細胞作製のキーファクターZscan4の同定
(2013/03/08) - Turning off the Neuron Death Pathway
(2013/03/07) - 新しい安全な分子標識-マルチ同位体画像質量分析法-が明らかにした幹細胞の不等分裂様式
(2013/03/07) - 重度脊髄損傷後に移植した神経幹細胞が非常に長く軸索を伸長し、シナプス結合した!
(2013/03/07) - 神経系前駆細胞を元気にして水頭症を治す!?
(2013/03/05) - FUS/TLSとTDP-43 二つのALS原因遺伝子の交差点
(2013/03/01) - 貪食細胞マクロファージが造血幹細胞を優しく包み込んで自己複製能の維持に貢献していた!?
(2013/02/27) - TALENs -新遺伝子改変技術が生命科学を変える!?-
(2013/02/27) - RESTタンパク質による遺伝子発現調節 ~遺伝子発現とシナプス機能~
(2013/02/25) - 腸に住んでいるある平凡な細菌によって大腸がんは引き起こされる!
(2013/02/25) - 癌抑制遺伝子p53の変異はメバロン酸経路を活性化することで、正常な乳腺の構造を失わせる
(2013/02/25) - 樹状細胞は制御性T細胞の恒常性をコントロールすることで多発性硬化症を寛解させる
(2013/02/25) - Schwann Cell Plasticity After Spinal Cord Injury Shown by Neural Crest Lineage Tracing
(2013/02/15) - エクソソームは、癌細胞の「飛び道具」!
(2013/02/08) - 老化したニッチでは筋肉幹細胞は静止状態を保てない
(2013/01/31) - 幹細胞を使った創薬開発
(2013/01/31) - 体細胞リプログラミングにおける遺伝子発現調節の解析からわかること-single cellで見てみようの巻-
(2013/01/31) - がん幹細胞発生のかぎを握るのは誰?-ユーイング肉腫がん幹細胞の解析を通じた検証-
(2013/01/31) - 小動物用PET(Positron Emission Tomography)で、ラットの脳梗塞巣を探知することができる [18F]BMS-PET
(2013/01/31) - 脳の神経ネットワークにおけるヤングパワー!
(2013/01/18) - アストロサイトの性格はどうやって決まる?
(2013/01/18) - 幹細胞の自己複製能を制御する因子とは?
(2013/01/18) - アルデヒドが真犯人!?DNA損傷と再生不良性貧血
(2012/12/18) - HIV-2の新しい定量法
(2012/12/18) - Japanese People's Preference for Place of End-of-Life Care and Death: A Population-Based Nationwide Survey
(2012/12/18) - がん細胞の死に際
(2012/12/18) - 癌幹細胞を眠りから目覚めさせる"Coco"
(2012/12/13) - 細胞接着分子のインテグリンが血液の幹細胞の維持を制御する
(2012/12/11) - 移植された神経幹細胞は免疫系にも作用する
(2012/12/11) - 血液がん克服にむけて!~JAK2阻害剤の薬剤耐性メカニズム解明~
(2012/12/04) - 癌進展を陰で操る支配者
(2012/11/30) - 幹細胞の2つの顔を暴け!!! 未分化性維持と特異的分化との狭間で...
(2012/11/30) - 脊髄損傷後の機能回復には自発的なリハビリが効果的
(2012/11/21) - もしあなたの歯が無くなってしまった時に...
(2012/11/15) - iPS細胞から血小板をつくる
(2012/10/30) - メラノーマのエキソソームで予後予測ができる?!
(2012/10/30) - Oligodendroglia Cells Can Do Much More Than an Insulator for Neuron
(2012/09/11) - APJは、心臓肥大のデュアル受容体として作用する
(2012/09/11) - 幹細胞医療;脳梗塞治療への挑戦
(2012/09/11) - 造血幹細胞の老化と若返り
(2012/09/11) - カロリー制限が筋肉を増やす? - トレーニング界の常識に挑戦する新たな"逆説"
(2012/09/11) - 癌幹細胞は治療標的にならない!?
(2012/08/24) - iPS細胞でC型肝炎ウイルス感染のモデルをつくる
(2012/08/09) - ES細胞、iPS細胞から内耳有毛細胞への分化誘導
(2012/08/09) - 造血幹細胞を冬眠させる細胞はなんと神経系の細胞だった!
(2012/07/06) - 個別化治療への障壁 ~多重人格なガンを克服せよ~
(2012/07/06) - 栄養のバランスが新しいニューロンを作り、体重や新陳代謝をコントロールする
(2012/05/11) - 脊髄不全損傷後におこる、残存神経ネットワークの代償機能
(2012/05/11) - "スーパーPTENマウス"
(2012/04/20) - 統合失調症iPS細胞研究が臨床研究になるために
(2012/04/20) - 発癌機序における"はじめの一歩"
(2012/04/06) - iPS細胞は脊髄損傷を治せるのか?
(2012/04/06)
- 大脳皮質の進化の謎に迫る
- 2011年度
- 2010年度
ホーム > 世界の幹細胞(関連)論文紹介 > もしあなたの歯が無くなってしまった時に...
もしあなたの歯が無くなってしまった時に...
論文紹介著者

荒木 大輔(博士課程 4年)
GCOE RA
歯科口腔外科学教室
第一著者名・掲載雑誌・号・掲載年月
Masamitsu Oshima/PLoS ONE, Volume 6, Issue 7, e21531, July 2011
文献の英文表記:著者名・論文の表題・雑誌名・巻・号・ページ・発行年(西暦)
Masamitsu Oshima, Mitsumasa Mizuno, Aya Imamura, Miho Ogawa, Masato Yasukawa, Hiromichi Yamazaki, Ritsuko Morita, Etsuko Ikeda, Kazuhisa Nakao, Teruko Takano-Yamamoto, Shohei Kasugai, Masahiro Saito and Takashi Tsuji. Functional tooth regeneration using a bioengineered tooth unit as a mature organ replacement regenerative therapy. PLoS ONE, Volume 6, Issue 7, e21531, July 2011
論文解説
はじめに
皆さんは今まで歯医者さんで歯を抜かなければならなくなったことがありますか?8020運動というのをどこかで聞いたことがあるかと思いますが、80歳で20本以上の歯を残しましょうという運動のことです。厚生労働省が発表した平成23年度歯科疾患実態調査によると(http://www.mhlw.go.jp/toukei/list/62-23.html)、この8020達成者の割合は38.3%であり、平成17年度の調査結果24.1%から確実に増加しています。つまり日本人のお口の健康は格段に良くなってきています。
しかしながらあなたが将来、万が一歯を抜くことになってしまい、その部分を補うために"入れ歯にしましょう"と、言われてしまったら...。そんなときに再生医療の技術を用いて人工の材料ではない、元の歯と同じような「歯」を移植することがもしできたなら...、あなたはどの様な治療を選択しますか?
今回ご紹介させていただく論文は、東京理科大学の辻孝教授のグループから昨年発表された歯の再生に関する論文です。
研究の背景
マウス再生歯胚移植モデルの構築と再生した歯の機能解析(2009)
筆者らのグループは、今回紹介する論文が発表される以前から'歯'、'毛'、'唾液腺、涙腺'といった器官(臓器)の再生に取り組んでおり、2009年にマウス再生歯胚移植モデルを構築し発表しています(PNAS, vol 106, no 32, 13475-13480, August 11, 2009)。
まず筆者らは胎生期(E14.5)のマウス歯胚(歯の元となる器官)を2種類の細胞、上皮細胞と間葉系細胞※1に分けて体外で再生歯胚として再構成し一定期間培養、その後成体マウスに移植しました。その結果、移植された再生歯胚は成体マウスの顎骨の中で正常に発生し56.6%の頻度で萌出(歯が生えること)することがわかりました。さらに(1)歯の硬度についても十分である。(2)機械的なストレス(歯に対する矯正力)に対しても再生歯は正常に応答し歯根膜が骨のリモデリング※2を引き起こし、正常な歯と同様に再生歯は顎骨の中を移動する。(歯の矯正などで歯が動く現象のこと)(3)再生歯に神経線維の進入が確認され、中枢神経系へと情報を伝達することが示唆されました。(図1)
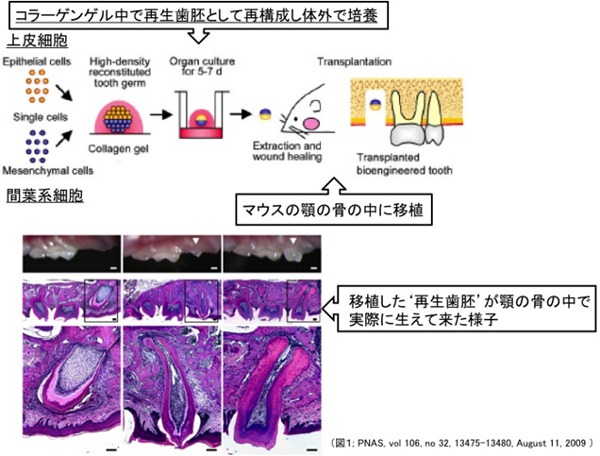
では実際に再生医療の技術として応用することを考えた場合、この方法だと再生歯胚が正常に発生し萌出するまでに時間がかかることが想像出来ます。失った器官(ここでは歯)を出来る限り早期に補い、かつ機能させるためには事前に'再生歯胚'から'成熟した歯'まで成長させた再生歯を作製し、移植することでより早い段階で機能回復が望めます。
この考えに基づき筆者らのグループの2009年の報告を一歩進めたのが今回ご紹介させていただく論文です。
研究内容
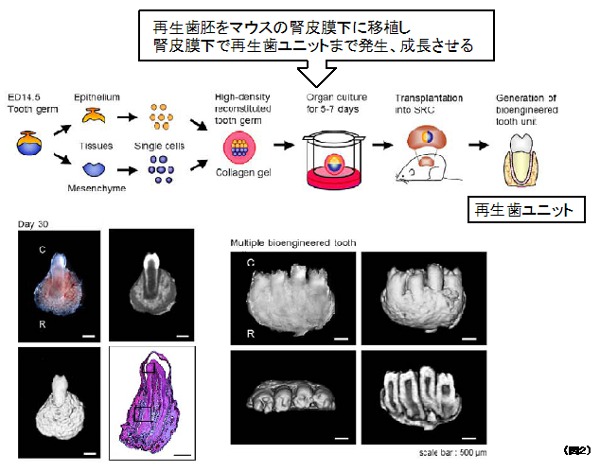
- Bioengineered Tooth Unit(再生歯ユニット)の作製
歯を生体内で機能させるためには、歯を支持する組織である歯槽骨※3、歯根膜※4に歯が一体となった一つのユニットを作り出す必要があると筆者らはまず考え、前述した方法でつくりだした再生歯胚をマウスのからだに移植しました。
その結果、移植後30日目には歯に加えて、支持組織の歯根膜、歯槽骨が一体となったBioengineered Tooth Unit(再生歯ユニット)を作製することが出来ました。さらに再生歯ユニットの大きさを変える事、一度に複数の再生歯胚から多数歯再生歯ユニットをつくることまで出来る様になりました。(図2)
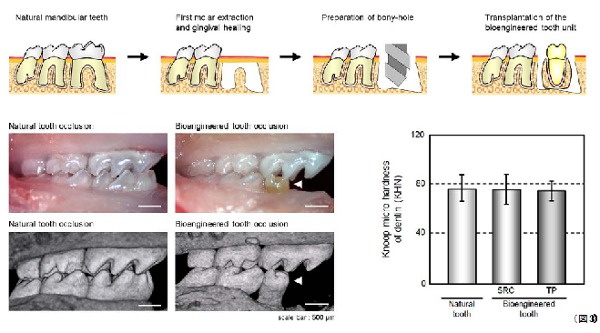
- 移植した再生歯ユニットの生着と機能的な解析
筆者らは次に作製した再生歯ユニットをマウスの顎の骨の中に移植したところ約80%の割合で生着し、歯の硬度も天然の歯と比較しほぼ同等でした。(図3)
さらに実際に移植した再生歯ユニットが生着後、機能的な器官として存在しうるかを調べました。移植後の再生歯に機械的な力(矯正力)を加えたところ、歯を支える歯根膜周囲の歯槽骨において骨のリモデリング※2が確認されました。
また、移植後生着した再生歯が生理的機能を有するかについて神経機能を調べました。その結果、顎骨に生着した再生歯の歯髄※5、歯根膜には神経線維、血管が侵入しており、咀嚼や侵害刺激を中枢へ伝達する能力を有することが示唆されました。
- 再生歯ユニットによる骨の再生
再生歯ユニットを歯槽骨を欠失させた部位に移植すると歯槽骨の再生を伴って再生歯が生着することが確認されました。
本論文は、より大きな器官に対する再生を目指すべく歯の再生をテーマとすることで先鞭をつける内容となっています。歯は単純そうな構造に見えますが、上皮細胞と間葉系細胞の相互作用から発生します。これにより歯のサイズ、形態が調節されており厳密にどこに、どの様な歯が生えるのかが決められています。さらにこの論文では、胎生期のマウスから歯胚を取り出してきていますが、ヒトではこの手法は困難でしょう。つまりヒトに応用するには再生歯ユニットを作製するための細胞供給源、そして誘導方法を探さなければなりません。患者さんのどの細胞を用いれば良いのか、さらにはそこからiPS細胞を作製し歯を作り出す手法をとるのか、または歯への分化を制御する'マスター遺伝子'を見つけ出し細胞に導入するダイレクトリプログラミングという手法をとるのか、未だ乗り越えなければならない課題は多そうです。ただし、これらの知見が進むと一気に歯の再生への道が見えてきそうですね。
用語解説
- ※1 マウス歯胚から2種類の細胞、上皮細胞と間葉系細胞:
歯胚(歯の元となる器官)は口腔粘膜上皮細胞(口の中の粘膜を覆う細胞層を構成する細胞)と、間葉系細胞(正確には神経堤由来の外胚葉性間葉: 体の表面を覆う表皮と体の中の管状の臓器の内面を覆う上皮の間隙を構成する組織を間葉系と呼ぶ)の2種類の細胞から成り立ち、それらの相互作用によって歯が形成される。 - ※2 骨のリモデリング:
骨は常に破骨細胞による骨吸収と、骨芽細胞による骨形成とが行われている。この骨代謝のことを'骨のリモデリング'と呼ぶ。 - ※3 歯槽骨:
顎の骨の中にある歯を支える骨を指す。 - ※4 歯根膜:
歯根(歯の根の部分)と歯槽骨の間に存在する結合組織、噛む力に対してクッションの役割を果たす。 - ※5 歯髄:
歯の内腔(歯髄腔)を満たす結合組織を指す。一般的には歯医者さんで'歯の神経'といわれる部分。
Copyright © Keio University. All rights reserved.
